2024年
4月
19日
金
食道癌所見の指摘が見逃された事例において余命短縮を前提としても死亡慰謝料を特段減額しないまま認定した裁判例
静岡地方裁判所令和2年(ワ)第29号損害賠償請求事件
令和6年1月25日民事第2部判決
ア P4の死亡慰謝料 2500万円
前記(2)ウのとおり、P4は、本件見落としの当時、一家の支柱として稼働していたものと認められる。
また、P4は、静岡県立総合病院において、高度癌専門医療機関である被告病院を勧められ、高度な医療を受けることができると信頼して被告病院を受診したものと認められ(乙A1の9頁等)、他方、被告P5は、平成29年12月の各検査所見に係る本件見落としだけでなく、その後の術前カンファレンスや、術前サマリー等、見落としを認識する機会が複数回あったにもかかわらず、平成30年3月27日に至るまでP4の食道癌の見落としに気付かず、食道癌を進行させるとともに、これに対する治療の選択肢を狭めさせ、P4の死期を早めさせたのであるから、その過失は重大である。
以上によれば、P4が本件見落とし当時62歳と高齢であったことや、本件見落としがなかった場合、死亡時からの生存の蓋然性が2年程度と認められること等を加味しても、被告P5の不法行為によりP4に生じた肉体的・精神的苦痛を慰謝するための慰謝料は2500万円とすることが相当である。
イ 遺族固有慰謝料
原告P1につき150万円、原告P2及び原告P3につき各75万円
前記アのとおり、P4は、一家の支柱であったと認められるところ、本件見落としによりP4を失ったことによる家族の精神的苦痛を慰謝するためには、同居していた家族である原告P1については、慰謝料150万円が相当であり、その余の家族である原告P2及び原告P3については、慰謝料各75万円が相当というべきである。
2023年
2月
18日
土
整形外科術中に刺入されたスクリューの逸脱という手技ミスを認定した事例
大阪地方裁判所令和4年9月13日判決
3 争点(1)イ(第1手術においてスクリューの刺入方向を誤ったか)について
(1)前記認定のとおり、第1手術において挿入されたスクリューのうち、C4の左右及びC5の左に挿入された各外側塊スクリューは、いずれもスクリューの大部分が脊柱管内に逸脱し、骨への固定性が得られておらず、挿入のし直しを要するものであった。
(2)被告は、第1手術において、スクリューを正確に刺入することは、慎重を期しても困難であり、上記の各スクリューの逸脱は、不可避の合併症としてやむを得ないものであると主張する。
しかし、鑑定の結果によれば、外側塊スクリューは、一般的には外側塊の中央を挿入ポイントとするところ、第1手術でC4とC5に挿入されたスクリューは、いずれも明らかに挿入ポイントが内側で、かつ挿入角度も明らかに内側に向いていて、大きな逸脱であり、基本手技に従っていないと評価されるものと認められる。さらに、鑑定(補充鑑定を含む)の結果によれば、本件転落事故による本件患者の頸椎損傷は、C5/6椎間板やC5椎弓、外側塊、椎弓根の損傷を含む3コラムの損傷であり、不安定性の強い脊椎損傷であったところ、そのような場合、矯正不足又は過矯正ということを念頭において手術をすべきであるので、術中のアライメント確認を行い、その際に同時に著しいスクリューの逸脱や位置不良を第1手術中に認識することは可能であったと認められる。
以上によれば、第1手術におけるC4の左右及びC5の左の各外側塊スクリューの刺入方向は誤っており、上記各スクリューの逸脱は、不可避の合併症であるとはいえず、執刀医であるP4医師の過失によるものというべきである。
2022年
4月
25日
月
担当医が研修医であったことを理由とする病院側弁明を排斥した事例
静岡地方裁判所平成30年(ワ)第137号
令和3年8月31日民事第2部判決
===以下引用===
ウ 本件CT画像読影時の環境及びCT画像読影に関する知識の保有状況(乙A9,被告P4本人,証人P6,証人P7)
(ア)AQnetでは,初期設定においては,脂肪の組織と空気が同様に黒く写ってしまうが,画像濃度を変更すれば,初期設定よりも両者の違いが鮮明となり,脂肪と空気の区別が比較的容易になる。
(イ)被告P4は,AQnetの初期設定状態であっても,遊離ガスがないかを注意深く見れば本件CT画像上の遊離ガスを発見でき,また,画像濃度を変更すればより鮮明に遊離ガスが見えることを認識していた。
(ウ)P6医師は,平成27年10月25日当時,AQnetを腹部CT画像の読影に使用した経験があまりなかったが,普段使用している電子カルテシステムでCT画像を見る場合にも,濃度変更をした方が見やすくなるという認識を有しており,AQnetでも濃度変更ができることは認識していた。
また,P6医師は,本件CT画像上,遊離ガスが認められた場合には,直ちに消化器外科の医師に相談する必要があると認識していた。
(エ)P7医師は,平成27年10月24日から同月25日にかけての深夜当時,被告P4らから連絡を受けた場合には約5分後には被告病院に到着し,診察をすることができるように待機していた。また,P7医師は,AQnetで腹部CT画像を見る場合,初期設定のままでは脂肪と空気の判別がしづらいことを認識していた。さらに,P7医師は,本件CT画像上,遊離ガスを発見した場合には消化管穿孔を含めた鑑別をすべきであり,大腸穿孔の場合には緊急性が高く,穿孔部に遊離ガスが認められる状況であれば開腹手術を施行すべきであるという認識を有していた。
(中略)
医師は,人の生命及び健康を管理すべき業務に従事する者として,その業務の性質に照らし,危険防止のために実験上必要とされる最善の注意義務を要求される(最高裁昭和31年(オ)第1065号・同昭和36年2月16日第一小法廷判決・民集15巻2号244頁参照)が,その注意義務の基準となるべきものは,診療当時のいわゆる臨床医学の実践における医療水準である。
(中略)
イ 被告らは,被告P4が研修医であったことを理由として過失がない旨主張するが,前記(1)のとおり,過失の判断は,診療当時のいわゆる臨床医学の実践における医療水準によるべきであって,被告P4が研修医であったかどうかはこの点において考慮されるべき事情ではない。また,認定事実(2)ウ(エ)のとおり,そもそも,被告P4はP7医師の判断を仰ぐことも可能であったのであるから,被告らの当該主張は,前記認定判断を左右しない。
===以上引用===
2021年
8月
13日
金
新型コロナウイルス接種後死亡例と予防接種健康被害救済制度

新型コロナワクチン接種後の死亡例について、2021年8月4日付けの厚生労働省による評価結果では、上記画像で引用したとおり、828事例中825例が「情報不足等によりワクチンと死亡との因果関係が評価できないもの」とされており、「ワクチンと死亡との因果関係が否定できないもの」は未だ0件です。
新型コロナワクチン接種で健康被害が生じた場合には、厚生労働省も広報しているように、被害救済制度があります。
この説明にもあるように、健康被害救済制度の審査は、厚生労働省疾病・障害認定審査会において行われます(制度の概要はこちらの資料にわかりやすく整理されています)。
そのため、上記で引用したような厚生科学審議会予防接種・ワクチン分科会副反応検討部会における因果関係評価とは区別される可能性はありますが、今後も副反応検討部会において「ワクチンと死亡との因果関係が否定できない」ものに該当する事例が皆無であるとするような評価が堅持された場合、疾病・障害認定審査会における審査において、健康被害を受けた人の救済を妨げるような方向での影響が生じないか、とても心配な状況です。
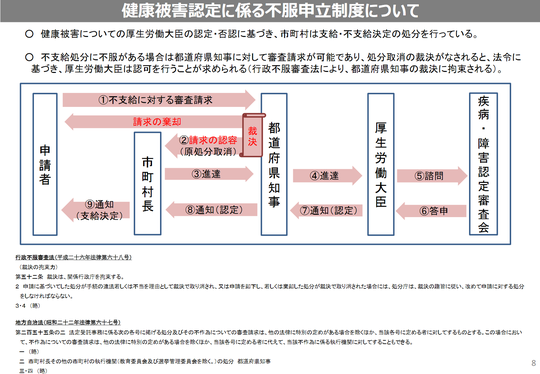
不支給とされた場合の不服審査の請求先は、下記図のとおり都道府県となります(厚生科学審議会予防接種・ワクチン分科会予防接種基本方針部会2020年1月27日資料3-3「健康被害救済制度について」より引用。なお、この資料でも、「認定に当たっては「厳密な医学的な因果関係までは必要とせず、接種後の症状が予防接種によって起こることを否定できない場合も対象とする」という方針で審査が行われている」とされています)。
国はワクチン接種を推進する上で事前の安全策を十二分に講じる必要があることは言うまでもありませんが、頻度は稀であるとしても、不幸にして接種による健康被害を受ける人が生じる可能性をゼロにすることができない以上、事後の被害救済についても積極的な姿勢を示す必要があるはずです。
今後の副反応検討部会及び疾病・障害認定審査会における討議が、被害者救済に資するものとなることを願ってやみません。
参考までに関係条文を以下に貼っておきます。
第五章 定期の予防接種等による健康被害の救済措置
2021年
8月
13日
金
精神科開放処遇患者の無断離院後の転落死と近親者への説明義務
患者本人の意思能力が制限的である場合に、法定代理人的立場にある近親者についても説明義務があることを判示した裁判例です。
■高松高等裁判所令和元年(ネ)第109号
令和3年3月12日第2部判決
===以下引用===
3 被控訴人の説明義務違反の有無(予備的請求関係)(争点(2))について
(1)説明義務の発生と説明すべき内容について
ア 医師の説明義務は,患者が自らの意思で当該医療行為を受けるか否かを決定
するという人格権の一内容としての自己決定権と直結したものであり,医師は,
患者が自らの意思でいかなる医療行為を受けるかを決定することができるように,
当該疾患の診断,実施予定の療法の内容,危険性など必要な情報を説明すべき義
務がある。
そして,医師の患者に対する説明義務が発生する典型的な場面は,患者の身体
に対する侵襲行為の同意の前提としての説明義務であるものの,説明義務が患者
の自己決定権の前提となるものであることからすると,当該患者が自己決定をす
るにあって必要と考えられる事項の説明をすべきであるといえる。
したがって,医師としては,通常の患者が必要とする情報のほか,特にその患者
が関心を持っている情報については,その希望に相応の理由があり,医師におい
てそうした患者の関心を知った場合には,当該患者が自己決定をする上で必要な
ものとして,その情報も提供すべき義務,すなわち,説明義務があると解するの
が相当である。
(中略)
そうであるとすれば,dにとって,本件病院における無断離院防止策の有無・
内容が本件診療契約上の重大な関心事項であった以上,e医師は,本件診療契約
上の債務に付随する信義則上の義務として,dに対し,本件病院においては,平
日の昼間は,門扉は開放され,その管理をしておらず,特段の無断離院防止策を
講じていないため,院内単独外出許可を受けた患者自身で無断離院をしないよう
に注意しなければ,無断離院して自殺事故の危険性があることを説明して,dが
本件病院のほかに,無断離院防止策を講じている病院と比較して,入院すべき病
院を選択できる機会を保障する義務を負っていたと解するのが相当である。
(2)説明すべき相手方について
ア 上記のとおり,説明義務は,患者の自己決定権を保障するためのものである
から,医師が上記説明義務を履行すべき相手方は,原則として患者本人であるが,
患者本人に意思能力があるか疑わしい場合には,患者本人に加えて,患者の法定
代理人又はそれに代わるべき近親者の双方に対して説明をする義務を負うと解す
るのが相当である。
===以上引用===
2020年
11月
13日
金
既存の重度障害を踏まえた慰謝料の認定例
もともと障害のある患者が医療過誤でさらに重度の障害を負う結果となった際の慰謝料の認定が問題となるケースで参考となる裁判例です。
福岡高等裁判所平成30年(ネ)第651号
令和2年7月6日判決(第5民事部)
エ 後遺障害慰謝料 2000万円
1審原告生徒は,本件事故により重篤な低酸素性脳症を後遺し,大脳皮質の表面全体が層状壊死の状態となるなどの影響により,本件事故前までは可能であった一定の意思活動とその表現がすべて不可能となったものと認められ,こうした後遺障害は,1審原告生徒が従来から脳性麻痺,精神発達遅滞,運動発達遅滞等の重度の障害を有していたことを考慮しても,1審原告生徒の日常生活の在りようを一変させるほど重大なものといわざるを得ないから,後遺障害慰謝料としては,2000万円を認めるのが相当である。
2020年
8月
28日
金
不作為による注意義務違反における過失時期に関する主張の包括性
医療過誤訴訟において、不作為(やるべきことをやっていないこと)が注意義務違反に該当する場合、過失の時期を1つの時点に特定することは困難であり、ある時期に不作為があるとする主張は、それ以後、必要な作為が行われるまでの経過のいずれにおいても不作為が認められるとする主張を包含しています。
当たり前ではあるのですが、そのことを正面から認める判断を示した裁判例がありますので、ご紹介します。入院中の高齢患者の病態悪化を踏まえた高次医療機関への転院義務が争点の1つとなった事例です。
損害賠償請求事件
大津地方裁判所平成28年(ワ)第323号
令和2年3月26日民事部判決
口頭弁論終結日 令和元年10月31日
ウ 以上によれば,13日の時点における亡P3に対する治療として,担当医であるP4医師は,亡P3の各症状の個別の対症療法ではなく,呼吸,循環,腎臓,感染,栄養等の観点から統一的な治療によって増悪した臓器の機能を回復させつつ,これら個別の臓器症状をもたらした本態である血流低下の原因を除去するための根治的治療を実施することが必要であり,被告病院においてこれが困難である以上,ICUのある医療機関に転院させ,同医療機関において適切な治療を行わせる義務があったというべきである(なお,原告は,亡P3の上記の病態の推移を捉えて,そのうち最も早い10日の時点での転医義務を主張するものであるが,それ以降の時点での転医義務をも黙示的に主張しているものと解されるのであり,そのように解したとしても,被告に不意打ちになるものではない。)。
2020年
3月
13日
金
口頭説明と事実認定
東京地方裁判所平成28年(ワ)第19200号
平成30年5月31日民事第35部判決より
エ 被告P4医師が原告に対してランマーク投与前に6か月間の避妊が必要である旨を説明していたかについて(前記(1)エ(ウ),オ(エ))
(ア)被告らは,被告P4医師が,平成28年1月19日,原告に対し,ランマーク投与前に,ランマーク投与後に6か月間の避妊が必要である旨を説明したと主張し,被告P4医師もその旨供述,陳述する(乙A2・3頁,被告P4医師本人9,10,19,21,25頁)。
(イ)しかしながら,同日のカルテにはP(計画)欄に「相談しランマークは開始する。」(乙A1・15頁)とあるのみで,被告P4医師が原告に対してどのような説明をしたのか,その要点すら記載がない。
この点について,被告P4医師は,原告が外来患者であることから,簡略化した記載もやむを得ないと供述するものの(被告P4医師本人10,19頁),初診時,「今後の加療」として「RI,分子標的薬」について原告に情報を提供する旨の診療計画を立て(乙A1・2頁),アブレーションに関してはその後も相応に記載していること(乙A1・4,12~14頁),ランマークは従前のTSH抑制療法とは別の分子標的薬療法で初めて実施するものであること,カルテは事後的に内容を補充加筆することも可能であることからすると,簡略化しただけであるとの上記主張はにわかに採用することができない。
また,平成28年2月2日の診察の後,同月9日にそれまで継続的に原告を診察していた被告P4医師ではなくP6医師が原告の診察を行い(前記(1)ク(ア)),それに引き続き,被告P4医師とP5フロアマネージャーが原告と面談し,その際に,ランマーク投与後6か月は妊娠ができないと原告が認識して,ショックを受け,被告P4医師に抗議したと認められる(乙A2・5頁,原告本人14頁)ところ,かかる事情は,同年1月19日,被告P4医師が原告に対してランマーク投与前に,投与後には6か月は避妊すべきことになると説明していたことと相容れないものであるといえる。
なお,被告P4医師は,同年2月9日,同人が妊娠の「希望日程があるのであれば,それに合わせて休薬することを事前に伝えてある。」と発言した直後に,原告が「私も言われた時すぐ打つと了承したのは事実である。」と認めていると供述,陳述するが(乙A2・5頁,被告P4医師本人12頁),同日のやりとりについては,カルテ上「妊娠希望について,ランマークの投与について,診療態度について本人の思うところを話してもらった。当方との少しの理解のズレにより諸問題が生じたと考えられる。上記について話をし,納得された。」と記載されているのみで(乙A1・19頁),その詳細は,明らかでないし,少なくとも原告の認識が被告P4医師と異なっていたこと自体は推認できる上,上記原告が「言われた時」と発言したことがあったとしても,その趣旨は,ランマークを投与すると言われたことのみを指すのか,ランマーク投与後に避妊すべき期間があることも加えて言われたことまで指すのかは明らかではなく,同日のやり取りに関する被告P4医師の上記供述,陳述は採用できない。
これらに対し,被告P4医師は,同年1月19日,原告に対し,ランマークについて,投与後6か月間避妊する必要があることを説明した後,パンフレット(甲B1)を手渡したと供述する(乙A2・3,4頁,被告P4医師本人9,10頁)。しかし,同パンフレットには,ランマークを投与するに際して妊娠・避妊をすべきであるか等に関する記載がないのであるから(前記(1)オ(ウ)),同パンフレットを交付したことにより,原告に対して避妊する必要があることを説明したことにはならない。
このほか,被告P4医師は,同日,原告に対し,妊娠の具体的な予定が決まったらその時点でランマークを休薬すると伝えたかのようにも供述するものの(乙A2・3,6頁,被告P4医師本人20,21頁),カルテにその旨の記載はないことからして(同年2月2日のカルテには同趣旨の記載がある(前記(1)キ(ウ)),同供述は採用できない。
これらの事情を併せ考慮すれば,本件病院のカルテの記載やランマーク投与後の原告と被告P4医師らの交渉経緯等からして,被告P4医師は,同年1月19日,原告に対してランマーク投与前に6か月間の避妊が必要である旨を説明しなかったと認められる。
(ウ)なお,被告P4医師は,同月12日の診察時にもランマークについて話題にしたかのように供述する(被告P4医師本人8頁)。
しかし,同日のカルテにその旨の記載がない上(乙A1・13,14頁),ランマークという言葉を言ったかどうかという点についての同人の供述が曖昧であること(被告P4医師本人8,34頁)に照らし,被告P4医師の上記供述は採用できない。
(エ)以上により,被告らの上記(ア)の主張は採用できず,前記(1)エ(ウ),オ(エ)のとおり認定した。
2020年
3月
06日
金
実際の減収がない場合における逸失利益認定例
仙台地方裁判所平成27年(ワ)第1627号
平成30年4月24日第2民事部判決
(イ)労働能力喪失率及び喪失期間
前記前提事実記載の原告の後遺障害の内容からすれば,原告は,本件事故により左手関節脱臼に伴う左手関節の機能障害,左第3,第5中手骨骨折に伴う左第3ないし第5指の機能障害,左第4中足骨骨折後の左足痛について併合8級に相当する後遺障害を負ったと認められる。
そして,前記前提事実及び前記認定事実のとおり,原告には,現在のところ,本件事故後の減収はなく,時間外労働時間は本件事故前よりも増加していることが認められるものの,原告が長年に亘り,フォークリフトの操縦や荷物の積み卸し等の手指の操作を伴う肉体労働である倉庫業に従事してきたものであり,左手関節及び左第3ないし第5指の機能障害及び左足痛によって倉庫業に従事するにあたり負担が生じていることは否定できないところ,現時点において減収は生じていないことについては原告の努力及び職場である勤務先による担当業務についての配慮による部分も大きいと認められるほか,将来的にも転職等の選択の幅が狭まる等の不利益を被るおそれは否定できないものであること及び原告の症状固定時の年齢等に鑑みれば,本件による原告の逸失利益は,労働能力喪失率25%,喪失期間32年(本件事故当時から原告が67歳に達するまでの期間)として後遺障害逸失利益を認めるのが相当である。
2020年
2月
28日
金
高度の蓋然性と心証の程度
静岡地方裁判所平成25年(ワ)第188号
令和元年9月19日民事第2部判決より
また,被告は,高度の真実蓋然性の証明は,80から90%が必要とされるところ,上記のように,P20鑑定書においては,急性期を乗り切る確率は60から70%と推測しているものであるから,P8の死亡を回避して生存し得た高度の蓋然性があったとすることは困難であるとする。
しかし,被告の指摘する高度の蓋然性の証明の程度は,裁判所が高度の蓋然性があると認めるに足りる心証の程度を示すものであり,本件の臨床経過や医学上の死亡率等の統計資料を踏まえて結論付けた鑑定資料は重要な資料ではあるものの,それのみで高度の蓋然性があるといえるか否かについての心証を形成するものではない。
また,P20鑑定書において指摘する確率は,P8が急性期を乗り切る確率であり,ここでいう急性期は約2週間にわたるものであること,P20鑑定書においては,同日午後2時10分の死亡については回避できた可能性が高い,短期的な予後は変わったに違いないとしているのは上記認定のとおりであり,これらの点を踏まえ,当裁判所が上記時点におけるP8の死亡を避けられた蓋然性が高いと認められると判断したのは,前記説示のとおりである。
被告の上記主張もまた,採用することができない。
2020年
2月
21日
金
病院側意見書の排斥理由
高松高等裁判所平成30年(ネ)第17号令和元年8月30日判決より。
「しかしながら,まず,P9医師は,当事者である被控訴人の依頼を受けて上記意見書を作成したものであって,中立な立場で意見を述べている鑑定意見に比較して,その信用性が劣るものである。
そして,その内容は,要旨,ランタスの発売後,その低血糖を特別に言及したものもなく,一般医が通常の処置を行ったとしても正当化されること,本件のような事故・中毒のような場合,一般医師が意識のある患者で,歩行可能な患者を入院させ,経過を見る必要が絶対あったとは言えない,血糖降下剤の場合は強く入院を勧めるが,インスリン低血糖については必ずしも入院させる必要がないこと,本件は通常の救急措置がなされており,プロセスは間違っておらず,通常の救急処置,指導であったというものであるが,結局のところ,鑑定意見と異なる見解を述べている。
しかしながら,P4医師に注意義務違反が認められるのは,上記で説示した鑑定意見のとおりであって,P9医師の上記意見は採用できない。
また,上記意見には,一般医師や救急医師は注意義務が軽減されるかのような記載があるが,被控訴人病院は被控訴人(日本赤十字社)が設置運営する総合病院であり,前記で認定したように,当直医が専門外のことで相談したい場合に備えた相談体制も整っていたのであるから,専門医でないとか,救急であるとかいう理由で,その注意義務が軽減される根拠はないというべきである。」
「P10医師は,被控訴人病院の内分泌代謝科部長であり,被控訴人内部の医師であって,その見解は,P9医師以上に信用性が劣り,なおさら鑑定意見よりも信用性が劣るものである。」
なお、本判決では、内縁の妻の死亡について、内縁の夫に近親者慰謝料として金800万円が認定された事例でもあります。
2016年
10月
14日
金
日医職業倫理指針に医療事故調査への対応の必要性が明記されました
本年10月1日に、日本医師会は、『医師の職業倫理指針[第3版]』を発表しました。
平成20年以来、8年ぶりの改訂です。
今回の改訂では、45頁以下に医療事故の報告と調査に関する項目が設けられ、事故発生時の対応の基本的な方針が説明されるとともに、施設内事故調査報告制度の重要性が強調されています。
事故発生時の対応に関する解説部分を、以下に引用しておきます(赤字は小職による)。
===以下引用===
(1)医療事故発生時の対応
診療中、患者に障害を与えるような事故が起こった場合、担当医はまず患者の治療
に全力を尽くすことが重要である。それとともに、患者や家族に対して事情を説明す
ることも大切である。
事故発生後あるいは紛争発生後に、責任を逃れるために診療記録の改ざんをするよ
うな行為があってはならない。診療記録を訂正する必要がある際には、どこをどのよ
うに改めたかを分かるようにし、訂正した日時を記載し署名するなど、誰が何を訂正
したかを明らかにしておかなければならない。
重大な医療事故については、担当医・医療施設の管理者は、まず患者・家族に十分
に説明することが大切である。また、明らかな過失による事故では、患者や家族に対
し謝罪するとともに誠意をもって対応しなければならない。とりわけ患者が死亡に
至った場合、遺族の強い願いは原因究明と再発防止であり、それは医療者の願いでも
あることから、死体解剖を行うように勧め、院内事故調査によって原因究明に当たる
必要がある。
また、各医療施設や臨床に携わる医師は、すべて医師賠償責任保険や医療施設賠償
責任保険に加入しておく必要がある。
なお、そもそも医療とは死亡の検証までも含むものであり、医療事故であるか否か
を問わず必要ならば病理解剖をして原因究明に努めるべきである。
===以上引用===
2016年
7月
08日
金
転送を遅延した病院による、早期転送時に転送先で行われる検査や治療が不明だとする主張を排斥し、主張立証責任を転換した事例
相当程度の可能性の存否が争点となった事例において、転送遅延の過失が認定された医療機関が、転送された場合の検査や治療内容は不明であると主張したことに対し、原告に立証責任を課すのは不当と判示した裁判例です。
東京地方裁判所平成24年(ワ)第27993号
平成27年2月18日判決
・・・これに対して,被告は,転送先でいつの時期にいかなる検査や治療が行われるかが不明であるから,相当程度の可能性があることについて立証ができていないと 主張する。
しかしながら,前記5で述べたところからすれば,6月22日に転送されれば,これに近い段階で,超音波検査等の網膜剥離及び網膜裂孔の有無を診断するための検査が実施され,これにより網膜剥離又は網膜裂孔の有無が確認されれば硝子体手術が実施されたと考えられる(実際に●●大学病院において7月21日に超音波検査が実施されている。)。
そして,実際に検査がなされなかった以上,検査が実施されていた場合の病状は不明であるから,前記検査が行われていれば,いつの段階でどのような硝子体手術が行われていたかについて原告に立証責任を課すのは不当であり,むしろ,被告において,6月22日に適切な医療機関に転送していても治療が奏功しなかったことを窺わせる特段の事情を主張立証すべきであり,被告の前記主張には理由がない。・・・
2016年
7月
08日
金
副作用を説明したとの医師の主張を排斥した事例
傍論ですが、カルテに記載のない事項について説明をしたとする医師の主張を排斥した裁判例が目にとまりましたので、メモしておきます。
東京地裁平成26年(ワ)第2944号
平成27年2月12日判決
・・・被告は,顔がむくむという副作用については説明したと主張するが,本件診療録にその旨の記載はないなど,同説明がされたことを認めるに足りる証拠はない。・・・
2015年
1月
27日
火
薬機法上の副作用報告義務
旧薬事法は平成26年11月の改正によって、「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」との名称に変更されました。
略称としては、「医薬品医療機器等法」、あるいはもっと縮めて「薬機法」と呼ばれるようです。
さて、旧薬事法77条の4の2には、平成15年の改正によって、医薬品・医療用具等安全性情報報告制度が設けられていました(実施要領は平成15年5月15日医薬発第0515014号)。同条2項では、病院等にも報告義務が課せられていますが、あまり現場では周知されていないことも少なくありませんでした。
先ほど必要があって調べる機会がありましたが、この条文は、現行の薬機法では、68条の10に移動しています。
病院や医師等の医薬関係者の厚労大臣宛報告義務は第2項に規定されていますので、関係のある方は、是非一度この条文をよくお読みいただくとよいと思います。
2014年
9月
14日
日
【判決温故知新】カルテ不記載の評価
■東京地裁平成4年5月26日判決(判タ798号p230)
===以下引用===
3 被告は、本件入院時、和美の血圧を測定しなかったことを否認し、その本人尋問において、和美の入院時の血圧が最高一六〇程度であり、最後の妊婦健診の時である三月二二日より低値であったため安心した旨の供述をしている。
しかし、被告医院のカルテ及びその付属書類(〈書証番号略〉)に右の時点における血圧結果の記載がないことは、同号証によって明らかであり、被告も自認 するところ、カルテは、医師法二四条により医師がその作成を義務付けられ、診察治療に際してその内容及び経過に関する事項をその都度、経時的に記載すべきものであって、また、カルテは、看護日誌等これに付属する補助記録とともに、医師にとって患者の症状把握と適切な診療のための基礎資料として必要不可欠な ものであるから、記載の欠落は、後日にカルテが改変されたと認められる等の特段の事情がない限り、当該事実の不存在を事実上推定させる上、前示一2(一)
の事実を〈書証番号略〉と対照すると、被告は、和美の初診以降、診察ごとに血圧を測定し、これを必ずプレグノグラムにグラフ形式で記載していたと認められ
ること、前示一2(五)の状態からして、本件入院時、被告は、診断・処置内容をもれなく記載する余裕・機会は十分あったこと、カルテとともに編綴された看護日誌には、本件入院時の和美の子宮や児心音の所見については記載があることが認められ、カルテ及び看護日誌に血圧だけ、その記載が漏れたというのは不自
然であることを指摘でき、これらを併せ考えると、被告の右主張・供述は採用することはできず、他に前示認定を左右するに足りる証拠はない。
===以上引用===
■大阪地裁平成7年12月20日判決(判タ911号187頁)
===以下引用===
四 被告の責任について
1 観察義務及びカルテ記載義務
(一)前記のように、新生児核黄疸は、治療時期を逸すると新生児に回復不可能な脳障害や死に至らしめる危険性がある。したがって、医師としては、黄疸を発 症した新生児に核黄疸の兆候がないかどうかを注意深く観察し、異常が見られる場合には、血清ビ値を測定するなどして、光線療法や交換輸血等の治療時期を逸
しないように注意し、仮に、自らその治療や黄疸症状を踏まえた措置(血清ビ値の測定や身体状況の管理)等を行うことが困難である場合には、相当な設備を もった医療施設に転医させる義務を負っていると解するのが相当である。
そして、右の観察義務を履行するためには、その時々の症状経過や検査結果、とりわけ量的事実(経時的な観察が連続的になされてはじめて異常かどうかの判断資料となる事実、
例えば、黄疸の発症及びその経過、体重、哺乳力、体温、呼吸数、脈拍数等)をカルテに記載することが必要である。とくに新生児のように、二四時間の監視が
必要な者については、医師一人で観察を続けられるわけではなく、他の医師又は看護婦等との共同作業(チーム医療)になる(証人荻田一三、一四丁)のである から、その症状の変化を正確に把握するためには、黄疸の発生経過等のカルテの記載が不可欠といわざるをえない。
(二)被告は、カルテの記載について、一日の終わりにまとめて記載することが通常で、実際に観察を行っていても異常がない場合はカルテに記載しないことが 多い旨供述し(被告本人(イ)二九丁、同(ロ)三八丁)、荻田教授も、そのような例が多い旨証言する(証人荻田三七丁)。
確かに、原告が主張するように、観察した項目については、異常のあるなしにかかわらず記載することが望ましく、そのことは日母マニュアルからも明らかである。しかし、荻田教授が証言するように、異常がない場合にカルテに記載しない風潮が存在することも事実である。
思うに、カルテに記載があるかどうかということと観察を適切にしたかどうかということは次元の異なることであって、カルテの記載がないからといって、直 ちに医師が患者に対する観察を怠っていたとまで認めることはできず、量的事実についても、カルテの不記載自体から医師の観察義務違反を認めることはできな い。
しかし、医療行為がチームでなされているにもかかわらず、量的事実がほとんどカルテに記載されていない場合は、カルテ記載の主要な部分において本来なす べきことを怠っているというべきであって、医療スタッフ相互に患者の異常をチェックすることが困難になるなど観察の杜撰さを窺わせる一つの資料となること はいうまでもない。
被告医院においては、原告春子に対する医療行為を被告、副院長、看護婦などを含めたチームとして行っていたと認められるところ、本件カルテには、量的事 実のうち、体温を除いては正確な記載がなされていない。特に黄疸については、発症時期のみならず、その後の広がり、増強していった状況の記載がなく、ま た、呼吸数、脈拍数等の基本的な観察項目の記載もない。
以上の事実を総合すると、被告の原告春子に対する医療行為には、観察の杜撰さが窺われる。
2013年
10月
24日
木
医療安全対策に関する総務省の勧告
本年8月、総務省は、医療安全対策に関する行政評価・監視の結果に基づく勧告を発表しました。
これは、医療安全管理体制の確保に係る措置の実施状況について、19都道府県、都道府県が設置する21保健所、市又は特別区が設置する19保健所及び143医療機関(病院69機関、有床診療所56機関、無床診療所18機関)を調査した結果に基づいて、総務省が勧告をしたというものです。
評価と勧告の内容は多岐にわたりますが、「医療事故情報収集等事業の実効性の確保」に関して以下のように言及されている点が特に目にとまりましたので、ご紹介します。
===以下「勧告」より引用===
143医療機関のうち、事故情報収集等事業に参加しているのは45機関(報告義務対象医療機関26機関、参加登録申請医療機関19機関)ある。それら45医療機関による平成23年度の評価機構への報告状況をみると、 i)
当該医療機関で発生した医療事故に相当する事案を全て報告しているものが12機関(報告義務対象医療機関9機関、参加登録申請医療機関3機関)、ii) 当該医療機関で発生した医療事故に相当する事案のうち、当該医療機関の医療安全管理委員会等での審議を経て、その一部のみを報告しているものが29機関(報告義務対象医療機関17機関、参加登録申請医療機関12機関)、iii)
業務多忙による失念等により全く報告していないのが4機関(いずれも参加登録申請医療機関) となっており、評価機構では医療事故の発生状況が十分に収集・把握できていない状況となっている。
また、上記ii)に該当する29医療機関では、発生した医療事故8,570件のうち、
319件しか評価機構に報告しておらず、その理由として、i)評価機構が求める基準のうち「医療機関内における事故の発生の予防及び再発の防止に資する事例」のみが報告対象であると解していたため(1機関)、ii)医療事故の内容が高度(又は初歩的)であるものは、他の医療機関における発生予防や再発防止につながらないとして報告から除外していたため(2機関)などとしている。
このように、一部の医療機関には、法令等で定める事故等事案の内容が十分に浸透しているとは言えない状況となっている。
===以上引用===
以上の状況を踏まえ、総務省は厚労省に対し、次のように勧告しました。
===以下引用===
したがって、厚生労働省は、事故情報収集等事業の実効性を確保する観点から、医療機関に対し、それぞれの機関によって判断が異なることがないように法令等で定める事故等事案の内容を注意喚起するとともに、事故等事案の報告範囲について、事故情報収集等事業による事例の蓄積を踏まえた新たな具体例の提示を行うなど、その周知徹底に引き続き取り組む必要がある。
===以上引用===
適切な医療安全対策を実効するためには、何よりもまず、事故の実態を正しく把握する必要があります。上記勧告に沿って適切な改善策が打ち出されることに期待したいです。
2013年
9月
25日
水
トラキマスクによる気管切開チューブの閉塞
トラキマスクのずれによって、気管切開チューブが閉塞し、患者さんが呼吸停止・チアノーゼ状態となった状態で発見されたという事例に基づき、医薬品医療機器総合機構(PMDA)より医療安全情報が発表されました。
ポイントは、
○トラキマスクによって予期せぬ閉塞のリスクがあることを考慮して使用を検討すること
○トラキマスク装着時には、患者の状態に応じて生体情報モニタを併用すること
の2点です。
人工呼吸器や気道回路周辺の事故は、患者さんに対して致命的な影響が生じますので、この情報が医療現場で周知されることを期待したいです。
2013年
9月
24日
火
相当程度の可能性と慰謝料(子宮脱術後の血栓症)
子宮脱手術後の静脈血栓塞栓症発症の予防に関して、注意義務違反があると認定した上で、血栓症発症回避の高度の蓋然性は否定したものの、発症回避により後遺症が残らなかった相当程度の可能性はあると認定し、その点の慰謝料額を金800万円と判断した事例です。
「相当程度の可能性」判決においては、損害評価(慰謝料額)の幅が狭く解釈されることも少なくありませんが、本来あるべき幅の広さを示す事例として目にとまりましたので、ご紹介いたします。
◆平成23年12月9日 東京地裁 平成21(ワ)37543号 損害賠償請求事件(医療過誤)[一部認容〈認容額800円余〉]
原告らが、被告の開設するF病院(以下「被告病院」という。)において子宮脱
の治療のために手術を受けた原告Aが肺血栓塞栓症を発症し後遺障害が残ったのは被告病院の医師らの過失によるものであるなどと主張して、被告に対し、不法行為又は債務不履行に基づき損害賠償金及び被告病院に入院した日(予備的に肺血栓塞栓症を発症した日)からの遅延損害金の支払を求めた事案
(民事第34部 森冨義明 大澤知子 西澤健太郎)
2013年
8月
30日
金
患者・被害者の考える医療事故調査の仕組みについての提言
2013年8月23日、医療事故情報センターは、「医療事故に係る調査の仕組み等に関する基本的なあり方」に対する提言を発表しました。
これは、厚生労働省の検討部会がとりまとめた医療事故調査の仕組みに対して、患者・被害者側の視点からの提言をまとめたものです。
次期医療法改正の中で、医療事故調査制度が立法化される見通しですので、よりよいものとなるよう、患者側からの声を伝えていきたいと考えています。
2013年
2月
19日
火
【医療安全情報】輸液ポンプ等の流量と予定量の入力間違い
今月15日付で、医療安全情報No.75が公開されています。
今回輸液ポンプを使用する際、指示された時間あたり流量と、投与の予定量とがあやまって入力された結果、大量の薬液が投与されてしまった事例が3例挙げられています。
輸液ポンプの安全対策としては、平成15年3月18日に厚生労働省が「輸液ポンプ等に関する医療事故防止対策について」(医薬発0318001号)という通知を発しています。この通知では、流量と予定量の双方を入力しないと作動しないようにするとともに、入力間違いを容易に発見できるように装置の視認性を向上させる措置を求めています。
この通知を踏まえて、医療事故対策適合品マーク付きのポンプが発売されているそうです(※参考:マーク貼付品リスト)が、今回公開された医療安全情報は、現場に適合品マークのない機種が混在していることに対して、注意を喚起するものとなっています。
多くの患者さんに対して頻回に使用される機器ですので、新人看護師さんに向けた研修等において、こうした通知が活用されることが望まれます。
この問題の根本的な解決のためには、安全対策が不十分な機器が現場で混在しているという状況を、できるだけ早く解消する必要があります。機器更新のために必要となるコストなどについても日本医療機能評価機構が試算を行い、国や自治体、中医協等に政策として提言していくというような発展的取り組みも期待されます。
2013年
1月
25日
金
【判決温故知新】措置入院中の医療過誤の責任主体
大分地方裁判所平成24年11月1日判決
【出典】裁判所ウェブサイト
措置入院中の気分安定薬炭酸リチウム錠(リーマス錠)の過量投与が疑われたケースについて、病院と患者との間に診療契約は成立しておらず、措置入院中の患者に損害を生じた場合には、都道府県等が国家賠償法1条1項による損害賠償責任を負うとし、病院開設者には診療契約上の責任や担当医師に関する使用者責任が生じないとした判例です。
2013年
1月
25日
金
【判決温故知新】アモキサン過量服用死亡事件:遺族によるカルテ開示申請後、電子カルテが改ざんされたとの事実を認定
大阪地方裁判所平成24年3月20日判決(一部認容・控訴)
【出典】判例タイムズ1379号167頁
三環系抗うつ薬アモキサンの過量服用で40代女性が死亡した事例に対する一審判決です。
午前5時ころ、夫は、患者本人より未明に大量服薬した事実を聞かされましたが、過去の過量服用時の症状は傾眠傾向が主であったことから、朝になったら処方した被告医院に受診しようと考えていたところ、午前7時台になって患者が四肢痙攣を来たしました。その時点で患者は救急搬送とされたものの、同日午前11時台に薬物中毒を原因として死亡しました。
裁判所は、患者に対して過量服用しないように指導しているため、患者本人に対して過量服用した場合の措置を指導することは適切ではないとしましたが、それまでの療養状況や生活状況を踏まえた上で、患者の夫に、患者が過量服用した場合には、医療機関の診療時間でなければ119番通報することも含めて直ちに医療機関を受診するよう指導する必要があるとして、その点について注意義務違反を認定しました。
被告医院は、電子カルテ上の記載に基づいて、患者に大量服薬の危険性を説明した、大量服薬するなら処方を中止すると告げた、夫に対しても薬剤管理の徹底を指導した、夫もこれを了承していたと主張しました。
しかし、裁判所は、これらの記載が、遺族である夫がカルテ開示申請を行った後になって記載されたものであること等に基づいて、改ざんであると認定し、被告医院の主張を退けました。
本件は、カルテ開示申請が改ざんの引き金となりうることを示す残念な実例です。カルテ開示が普及しつつある現在においても、証拠保全手続によるカルテ入手の必要性が否定されるものではないと考える必要があります。
本件の「電子カルテ」は、書き換えると書き換え前の記載を復元できない設定となっていたとのことです。このような設定が可能となっていたのであれば、電子カルテシステムに要求される3要件(真正性・見読性・保存性)のうち、真正性の要件から逸脱していることとなり、医師法24条の診療録作成義務への違反も疑われるところです。
なお、本記事作成現在の時点で、控訴審の結果に関する情報は得られませんでした。
以下、判決本文より抜粋。
イ 原告太郎は,同年5月12日,被告医院に対し,本件患者のカルテの開示を求めた。被告乙川は,同月15日,同月22 日及び同月23日に電子カルテである本件患者のカルテの一部を書き換えた後,同月26日,書換え後のカルテを原告太郎に開示した。なお,上記カルテは,当
時電子カルテでありながら,書き換えた際に書換え前の記載が保存されない設定になっていた。
(甲A6,乙A1,乙A2,乙A7,原告太郎本人,被告乙川本人,弁論の全趣旨)
(4)事実認定の補足説明
上記認定につき,本件患者の電子カルテに,別紙診療経過一覧表の「診療経過(入通院状況・主訴・所見・診断)」欄記載のとおり,被告乙川において,本件患者が過量服薬した後の受診時に,本件患者又は原告太郎に対し,平成17年2月18日に大量服薬の危険性について説明し,同年3月7日,平成18年3月27日,平成19年2月10日にそれぞれ大量服薬について厳重に注意し,平成17年9月21日,平成18年4月10日,平成19年2月24日にそれぞれ大量服薬を行うのであれば薬剤の処方を中止する等と告げ,また,原告太郎に対し,同年1月29日,同年2月10日及び同月24日にそれぞれ薬の管理の徹底を指導し,原告太郎がこれを了承した旨の記載があり,被告乙川の陳述書(乙A7)及び本人尋問中には上記記載に沿う供述記載部分又は供述部分がある。
しかし,上記カルテの一部が,本件患者の死後,被告乙川によって書き換えられていたこと(上記(3)イ),上記カルテが,当時電子カルテでありながら,書換えた際に書換え前の記載が保存されない設定になっていたこと(上記(3)イ),被告乙川の上記主張に係る診療日のカルテについては,いずれも被告乙川が上記開示請求後に新たにカルテのデータを保存することになる「登録」キーをクリックしていること(甲A6,乙A2,原告太郎本人,被告乙川本人),被告乙川は,上記乙A7(陳述書)及び本人尋問において,いったん画面を開いたカルテの画面を閉じる際には,常に「登録」キーをクリックする習慣になっており,上記開示前に上記カルテの内容を確認しようと考え,画面を開いて上記カルテの内容を確認した上で明らかな記載漏れや誤字のみを訂正したと弁解をしているが,実際には,上記カルテのうち,「処方・手術・処置等」以外の部分のうちの一部のみにつき「登録」キーをクリックしており(甲A6,乙A2,原告太郎本人),上記弁解が不合理であること,上記認定のとおり,原告太郎は,当初は,本件患者に処方された薬剤を管理していたものの,平成18年4月13日に本件患者が鍵のかかった手提げ金庫をこじ開けて過量服薬したことが原因で,自らも過量服薬した後は,本件患者に処方された薬剤の管理をしなくなっており,また,平成19年1月23日の受診時には,被告乙川に対し,自らの抑うつ症状の悪化で出勤することが困難な状態である旨を訴えていたものであるところ,そのような原告太郎が,被告乙川から上記薬剤の管理を徹底するよう指示されてそのままこれを了承したとは考えられないことに証拠(甲A5,甲A6,原告太郎本人)を併せれば,被告乙川は,被告太郎から上記カルテの開示請求を受けた後,上記カルテを改ざんし,上記各記載を付加したものと認められる。したがって,上記各記載は,上記認定を左右しない。
2012年
12月
21日
金
医薬品・医療機器による事故の報告義務
医療機関開設者や医師をはじめとする医療関係者には、医薬品や医療機器の副作用等によると疑われる死亡や障害が発生した際、被害の発生拡大防止の必要があるときは、厚生労働大臣に報告することが、薬事法によって義務づけられています(条文は末尾参照)。
医薬品や医療機器は、多くの医療機関に普及していることがほとんどですので、自院で医薬品や医療機器の不具合に起因する死亡や身体障害を生じた場合には、ほぼ常に被害の発生防止の必要が認められるはずです。
しかしながら、こうした報告義務が課せられていることは、医療現場でほとんど知られていないようです。
医療事故が医薬品や医療機器に起因するものと疑われるときは、他院における同種事故予防のために、病院や医師自身が速やかにこの届出を行うことを心がけていただきたいと思います。
<平成15年改正薬事法77条の4の2・2項>
薬局開設者、病院、診療所若しくは飼育動物診療施設の開設者又は医師、歯科医師、薬剤師、登録販売者、獣医師その他の医薬関係者は、医薬品又は医療機器について、当該品目の副作用その他の事由によるものと疑われる疾病、障害若しくは死亡の発生又は当該品目の使用によるものと疑われる感染症の発生に関する事項を知つた場合において、保健衛生上の危害の発生又は拡大を防止するため必要があると認めるときは、その旨を厚生労働大臣に報告しなければならない。
2012年
11月
12日
月
千葉医療問題研究会による医療事故無料相談会
千葉県弁護士会所属の弁護士有志によって構成される千葉医療問題研究会が、平成24年12月8日(土)13時~17時に、医療事故無料相談会を開催するそうです。
当日は、面会相談(事前申し込み必要)と電話相談を受け付けるとのことです。
詳細は、こちらをご参照下さい。
2012年
10月
23日
火
気管切開チューブ留置中の注意点
本年10月22日付で、医薬品医療機器総合機構(PMDA)が医療安全情報No.35を公表しました。
■PMDA医療安全情報 No.35
内容は、気管切開チューブの脱落防止に関する注意点と、脱落後の再挿入時の皮下迷入に関する注意点を解説するものとなっています。
人工呼吸器とチューブの管理に関連する医療事故は、これまでにも多数の事例が報告・報道されています。
例)愛知県心身障害者コロニー中央病院医療事故調査委員会の調査報告書について
抜管困難症の改善のため気管切開術を受けた生後9 か月の患者が、術後5
日目の平成24 年1 月22 日に気管カニューレの気管からの逸脱(創部内)によると思われる換気不全を起こし、救急救命処置を行って一旦は蘇生されたものの、翌日の23 日未明に容体が悪化し、同日早朝、死亡するに至った事故
2011年5月には、日本医療機能評価機構より医療安全性情報No.54「体位変換時の気管・気管切開チューブの偶発的な抜去」が公表されていますので、こちらもあわせて参照いただくとよいと思います。
2012年
9月
26日
水
手動式肺人工蘇生器の組み立て過誤
本日、日本医療機能評価機構の医療事故情報収集等事業第30回報告書が公表されました。
今回の報告書では、組み立て方を誤った手動式肺人工蘇生器を使用した2つの事例が詳しく報告されていることを(p151以下)、共同通信などが報じています(「呼吸補助器ミスで患者死亡 組み立て方誤り蘇生に支障」)。
事例1は、MMI蘇生バッグの洗浄・組み立ての際に、逆止弁ユニットとエアー吸入アセンブリーの2カ所の部品を間違って組み立てた事例です。
事例2は、アンブバッグの膜弁の装着間違いがあった事例です。
いずれも低酸素脳症を経て死亡するという痛ましい結果となっています。
先日公開の場で行われた愛知県立病院医療事故防止対策委員会においても、同種の組み立て間違い事例(幸い健康被害は発生しませんでした)が報告されています。ヒヤリ・ハットのレベルを含めると、他にも多くの事例があるのではないかと推察されるところです。
今回の報告書のまとめは、以下のとおりとなっています。
「手動式肺人工蘇生器は組み立て方を誤ると患者に重大な影響を及ぼすことがある。
組み立て方を誤っていたとしても、抵抗や違和感なく組み立てることができ、バッグを押すことが可能な場合もある。さらに外見上ではその誤りに気づくことが困難である。
従って、手動式肺人工蘇生器を組み立てる際には、その原理・作動を十分に理解しておくことが重要であり、組み立てた後に正常に作動するかどうか、機能試験が必要である。
また、患者に使用する前にも機能試験は必要であり、統一された手順書に沿って確実に行えるよう医療機関内で取り組む重要性が示唆された。」(p157 赤字は引用者による)
間違いのない手順での組み立てや、その後の点検が必要であることは当然ですが、間違っていても違和感なく組み立てることができて外観上区別がつかないという機器の構造そのものを改善することが大切です。是非、各メーカーのエンジニアの方には、そうした改善に向けた取り組みを御願いしたいと思います。
また、あまり知られていませんが、薬事法77条の4の2は、医療機関に対し、医療機器に起因する事故を厚生労働大臣宛てに報告する義務を課しています。
同種の事故やニアミスを経験した医療機関の方は、院内での事例報告にとどまらず、他院での再発防止につなげるために、国とメーカーにも事例情報を伝えていただきたいと思います。
2012年
9月
11日
火
ランマーク皮下注120mgによる重篤な低カルシウム血症
医薬品医療機器総合機構が、ランマーク皮下注120mg(適応症:多発性骨髄腫による骨病変及び固形癌骨転移による骨病変)による重篤な低カルシウム血症について、安全性速報を発出しました。
2012年4月17日販売開始後、同年8月31日までの間に、約7300人(推定)が使用し、重篤な低カルシウム血症32例が報告され、そのうち、死亡原因との関連が完全には否定できないとされた例が2例報告されているとのことです。
関係者の方はくれぐれもご留意下さい。
【安全性速報(ブルーレター)】
・(医療関係者向け)ランマーク皮下注120mgによる重篤な低カルシウム血症について
http://www.info.pmda.go.jp/kinkyu_anzen/file/kinkyu20120911_1.pdf
・(国民(患者)向け)ランマーク皮下注120mgを使用される患者様とご家族の皆様へ
http://www.info.pmda.go.jp/kinkyu_anzen/file/kinkyu20120911_2.pdf
2012年
9月
08日
土
【判決温故知新】下垂体腺腫治療法の説明義務違反と死亡との因果関係を肯定した事例
福岡地裁小倉支部平成15年6月26日判決
【出典】判例時報1864号124頁
17歳女性がプロラクチン産生下垂体腺腫に対して開頭手術が実施されたところ、術後脳梗塞を合併して死亡。下垂体ホルモン内分泌検査を怠り、薬物治療の選択肢を説明しなかった説明義務違反を認定。適切な説明を受けていれば、開頭手術を選択しなかった可能性は多分にあったとして、説明義務違反と死亡との因果関係を肯定。約7200万円の賠償を命令。1審で確定。
亡Fの主治医である被告E医師は,血中プロラクチン値の測定を含む下垂体ホルモンの内分泌検査を怠り,速やかになすべきプロラクチン産生腺腫の確定診断を遅らせ,未確定で不十分な病状の把握を前提に開頭手術を実施するという治療方針を立て,プロラクチン産 生腺腫の確定診断に基づく治療方針の再検討を行わなかったばかりか,亡Fの治療に関して説明義務を負う相手方である原告らに対し,実施予定の治療行為であ る開頭手術を受けるか否かを熟慮し,決断する前提として必要な説明をせず,必要な説明を前提とした同意を得なかったものであり,治療方法の選択,決定段階 における医師の注意義務に違反した過失があるというべきである。
(中略)
2012年
8月
28日
火
カルテ開示の理由を聞かれたら
「診療録の開示請求の際に、病院から何のために使うのかと聞かれたら、どう答えたらよいでしょうか」というご質問を受けることが少なくありません。
もともと、平成16年に厚労省が定めた「医療・介護関係事業者における個人情報の適切な取扱いのためのガイドライン」では、「開示等の求めの方法は書面によることが望ましいが、患者・利用者等の自由な求めを阻害しないため、開示等を求める理由を要求することは不適切である。」と明記されていました。
しかし、この点が現場で徹底されていないことを受け、平成22年には、次のとおり改正され、現在に至ります。
「開示等の求めの方法は書面によることが望ましいが、患者・利用者等の自由な求めを阻害しないため、開示等の求めに係る書面に理由欄を設けることなどにより開示等を求める理由の記載を要求すること及び開示等を求める理由を尋ねることは不適切である。」
(平成22年9月17日/医政発0917第2号/薬食発0917第5号/老発0917第1号)
医療現場では、このガイドラインにあるように、開示を求める理由を聞いたり書かせたりしないようにしていただきたいと思います。
もし、理由を聞かれて困ったときは、このガイドラインがあることを病院に伝えるとよいと思いますが、どうしてもそういった対応を取ることは気が引けるという場合には、「記録の保存のため」「診療経過の確認のため」といった程度の目的を書いておけば、問題なく開示を受けることができるはずです。
このように、開示の理由は本来書く必要はない、ということを知っているだけでも、窓口で気後れせずにすむと思います。
 弁護士 堀康司
名古屋で患者さんの代理人として活動する弁護士です。
弁護士 堀康司
名古屋で患者さんの代理人として活動する弁護士です。